El Instituto de Salud para el Bienestar (Insabi), ese que en teoría habría sustituido al Seguro Popular para brindar servicios de salud a la población no asalariada, fue formalmente desaparecido mediante un proceso legislativo sin análisis ni discusión que permitiera, siquiera, alguna modificación a la iniciativa propuesta. Esta decisión se suma a los innegables retos en materia de salud que han estado en la agenda pública durante gran parte de esta administración. Distintas voces han denunciado la falta de servicios, los medicamentos no surtidos por las instituciones públicas, la lentitud en los procesos para recibir atención y, más recientemente, la presencia insuficiente de personal médico, que afectan a las personas sin seguridad social.
Tan sólo en las últimas tres décadas, la manera en que se brinda atención y cobertura médica a las personas sin seguridad social ha virado en tres ocasiones y habrá una cuarta, ahora con la implementación del Organismo Público Descentralizado IMSS-Bienestar. Por ello, es fundamental entender las implicaciones de estos cambios para los estados de la República, ya que son ellos —de acuerdo con la Ley General de Salud— los encargados de organizar, operar, supervisar y evaluar la prestación de los servicios de salud.
Para hacerlo, es indispensable conocer de dónde venimos. Hay que recordar que en nuestro país el modelo para acceder a los servicios de salud fue construido sobre la base del corporativismo, es decir, está anclado en la condición laboral de los ciudadanos. Sólo aquellos que laboran dentro de la formalidad tienen acceso a instituciones de seguridad social, como el IMSS o el ISSSTE. En cambio, si el empleo se realiza en el sector informal, el acceso a la salud no está garantizado; para los llamados derechocarecientes —debido a que carecen de acceso a la seguridad social y por ende a servicios de salud— se creó en 1943 la Secretaría de Salubridad y Asistencia (SSA) para brindar asistencia médica y promover campañas de prevención contras enfermedades infectocontagiosas a poblaciones marginadas. Bajo la existencia de la SSA, de acuerdo al Código de Sanitario publicado en 1950, los gobiernos de las entidades federativas tenían un rol insignificante en la prestación de servicios de salud, ya que sólo se limitaban a firmar convenios de coordinación con la Federación para proponer al personal administrativo encargado de implementar la política sanitaria dictada desde la SSA.
Este modelo, implementado desde 1950 hasta mitades de la década de los ochenta, fue concebido así porque, en palabras de Julio Frenk, en “esas épocas se pensaba que, tarde o temprano, todos los trabajadores se incorporarían a la economía formal y se afiliarían al IMSS, con lo que dejarían a las instituciones de asistencia un papel marginal”. Esto no ocurrió; por el contrario, la economía informal creció y se tuvieron que explorar nuevos mecanismos para extender la atención de la salud a todos los mexicanos.
Con esta necesidad, en 1983 se incorporó a la constitución el derecho a la protección de la salud, seguido de la promulgación de la Ley General de Salud en 1984, en donde se estipuló la concurrencia en materia de salud entre Federación y estados, así como la alineación de las leyes estatales de salud. Con ello, se inició un proceso de descentralización de los servicios de salud que dio origen a los sistemas estatales de salud (SES), manejados completamente por los gobiernos de las entidades federativas, bajo la rectoría de la recién creada Secretaría de Salud (SS) que, desde entonces, transfería recursos para el fortalecimiento de los SES. En este sentido, y tras la reforma a la Ley de Coordinación Fiscal en 1997, se crea el Fondo de Aportaciones para los Servicios de Salud (Fassa) para transferir recursos etiquetados, y con reglas de operación para su ejercicio, exclusivamente para la prestación de servicios de salud a la población que no cuenta con empleo formal o no está incorporada a la seguridad social, concretándose así la descentralización en materia de salud.
En un siguiente paso en este proceso surgió, en 2004, el Sistema de Protección Social en Salud (SPSS), mejor conocido como Seguro Popular, con el objetivo de aprovechar la infraestructura creada a raíz de las reformas observadas entre 1980 y 2000 sin que las entidades federativas perdieran la operación de sus respectivos SES. Dado que el Seguro Popular fue concebido como un método de aseguramiento, el papel de las entidades federativas giraba en dos sentidos: 1) como las encargadas de prestar los servicios de salud a través del dinero recibido con base en el número de afiliados que reportaban a la Comisión Nacional de Protección Social en Salud y con los recursos del Fassa; y 2) también de participar, junto a la Federación, en el financiamiento del Seguro Popular, ya que la Ley General de Salud establecía una “aportación estatal” que equivalía a la mitad de la cuota social otorgada por la Federación.
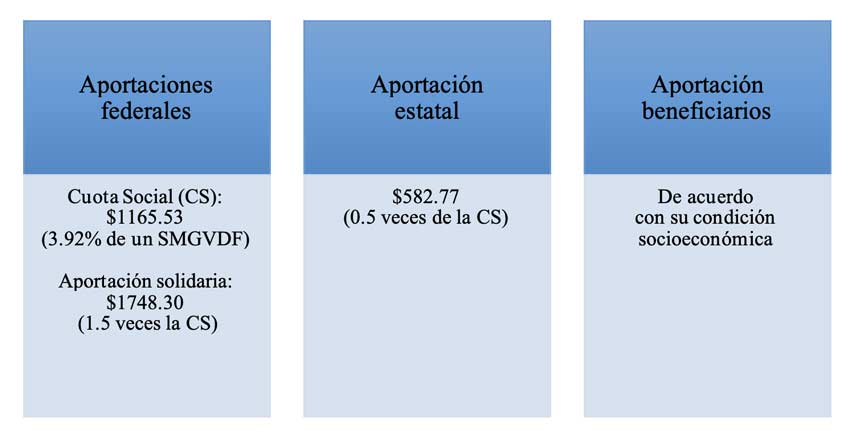
Sobre este último punto, hay que recordar que, para costear el Seguro Popular, a la Federación le correspondía: a) la cuota social equivalente al 3.92 % del salario mínimo general diario para el Distrito Federal por cada individuo afiliado, y b) la aportación solidaria federal que debía representar al menos 1.5 veces el monto de la cuota social. Para ilustrar esto, en el esquema 1 se muestra que la aportación anual por persona afiliada al Seguro Popular fue de 3496 pesos durante 2019, último año de su operación. Si bien el modelo de atención funcionaba con fallas claramente identificadas, la máxima crítica al esquema de financiamiento eran los escasos mecanismos de fiscalización que se tenían sobre los recursos otorgados a los estados, situación que podía resolverse poniendo mayores candados sin sacrificar al modelo de atención que había resultado exitoso.
Esquema. Aportación anual por persona al SPSS en el ejercicio 2019
En esta administración, bajo el argumento de la corrupción, se eliminó el Seguro Popular y el esquema de financiamiento concurrente planteado desde la ley. La creación del Insabi implementó un esquema centralizado en el gobierno federal para financiar y operar la infraestructura médica existente en las entidades federativas a fin de brindar los servicios de salud en todos los niveles de atención. Bajo el modelo del Insabi, los estados de la República debían ceder, mediante acuerdos de colaboración, su infraestructura sanitaria, el pago de sus trabajadores de la salud, así como el proceso de contratación de nuevo personal al Insabi.
Es decir, el gobierno federal sería el único financiador del sistema de salud para las personas sin seguridad social y las entidades federativas se limitaron a identificar requerimientos de salud e implementar campañas específicas de salud pública con cargo a recursos propios y a los obtenidos vía el Fassa. Así, el papel sanitario de las entidades federativas que decidieron adherirse al Insabi fue reducido. En cambio, los estados de Aguascalientes, Chihuahua, Guanajuato, Jalisco y Nuevo León no aceptaron formar parte del Insabi, por lo que se encargan completamente de sus sistemas estatales de salud mantenidos con recursos propios, del Fassa y con algunas claves médicas surtidas por el gobierno federal a través del Insabi.
Ahora, con la eliminación del Insabi y la transferencia de sus funciones al IMSS-Bienestar, el presupuesto, los acuerdos de colaboración con las entidades federativas, el pago de nómina y la participación en la compra consolidada de medicamentos los hará dicho organismo. Esto significa que se mantiene el diseño centralizado en el gobierno federal, pero ahora con riesgos aún mayores para las entidades federativas que acepten el convenio de coordinación con el IMSS-Bienestar. En efecto, las reformas para regular el sistema de salud para el bienestar señalan que los estados: 1) deberán transferir parte de los recursos que reciben del Fassa al Fondo de Salud para el Bienestar, administrado por el IMSS-Bienestar para atender enfermedades que ocasionan gastos catastróficos, invertir en infraestructura y comprar medicamentos; 2) renunciar a todo ingreso que puedan obtener por las prestación de servicios de salud; 3) transferir al IMSS-Bienestar recursos propios, etiquetados en su propio presupuesto para la prestación de servicios de salud, compra de medicamentos y demás insumos; y 4) los convenios de coordinación suscritos entre los estados y el IMSS-Bienestar tendrán una duración de por lo menos treinta años.
Con esto, la labor de las entidades federativas adheridas quedará reducida a sólo identificar a las personas beneficiarias, integrar el padrón y entregarlo bimestralmente al IMSS-Bienestar para que éste tome las acciones que considere oportunas. En este tenor, los estados no solo pierden atribuciones que legalmente les corresponden, sino que se desperdician los casi cuarenta años de experiencia que habían reunido en materia de salud. Esto puede provocar que se ignoren las necesidades y demandas locales debido al desconocimiento de los contextos estatales por parte de un ente que dirige todo desde el centro. Se vuelve algo muy parecido a lo que ocurría a mitades del siglo pasado. Esta nueva serie de reformas en materia de salud confirma el regreso a un modelo antifederalista que concentrará ahora, no solo la infraestructura sanitaria de la mayoría de los estados, sino también los recursos etiquetados para atender a las personas sin seguridad social.
El debilitamiento del federalismo en materia de salud ocurre justo en un contexto donde el partido en el poder a nivel federal gobierna también 22 de las 32 entidades federativas, por lo que la firma de los convenios de coordinación se realiza casi en automático. El problema es que dicha tendencia puede modificarse en las próximas elecciones y cambiar también las relaciones que en materia de salud mantengan federación y entidades.
El acceso a los servicios de salud de las personas sin seguridad social debería estar blindado contra los vaivenes políticos que de un momento a otro pueden afectar el ejercicio de un derecho fundamental: la protección de la salud.
Luis Javier Cortés Adame
Licenciado en Ciencia Política por la UAM y maestro en Admistración y Políticas Públicas por el CIDE