En México, pocas arenas exhiben con tanta nitidez las tensiones del federalismo como la salud. En las últimas dos décadas, el sistema para la población sin seguridad social ha oscilado entre apuestas descentralizadoras y recentralizadoras. Estas reformas, presentadas como vías para ganar eficiencia, reducir fragmentación o ampliar el acceso, han redefinido el equilibrio del poder entre órdenes de gobierno: quién decide, quién paga y quién responde en términos políticos ante la ciudadanía.
El fenómeno no es aislado. En América Latina, modelos de salud descentralizadores impulsados desde los noventa fueron revertidos —en su totalidad o de forma parcial— ante desigualdades territoriales persistentes y dificultades para ejercer rectoría nacional. El caso mexicano es ilustrativo porque permite observar cómo distintos arreglos institucionales redefinen la autonomía efectiva de los estados y reordenan incentivos políticos entre órdenes de gobierno.

Reconfiguraciones del arreglo federal en salud
En la primera década de los 2000, la atención a la población sin seguridad social se articuló a través del Seguro Popular. Su diseño apostó por una lógica descentralizadora que separó la rectoría, el financiamiento y la provisión. Los gobiernos estatales asumieron mayores responsabilidades en la organización y prestación de servicios, mientras la Federación conservó el control del financiamiento, la definición de la cobertura y la regulación.
Este modelo buscó combinar cercanía territorial y flexibilidad operativa con reglas federales orientadas a la equidad. Amplió la cobertura formal —más de 50 millones de personas hacia 2018— y amplió el margen de decisión de la operación y gestión de los estados. Sin embargo, los márgenes estatales estuvieron condicionados por transferencias etiquetadas, reglas estrictas y capacidades desiguales. El resultado fue un sistema heterogéneo, con brechas persistentes en el acceso efectivo y un gasto de bolsillo superior al 40 % del gasto total en salud.
Tras quince años, el diagnóstico oficial subrayó estos límites y dio paso a una recentralización iniciada en 2020, que concentró el financiamiento, la provisión y la gestión de recursos humanos en el orden federal a través del Insabi e IMSS-Bienestar, donde los gobiernos estatales podían decidir su adhesión al modelo; bajo el argumento de fortalecer la rectoría, reducir desigualdades y recuperar la capacidad operativa del Estado. Más que un simple ajuste técnico, fue una redefinición del equilibrio federal.
Una lente para analizar el federalismo sanitario
En los sistemas federalizados, la centralización y la descentralización rara vez operan de forma uniforme a lo largo de las distintas funciones. Para entender qué cambia realmente, conviene mirar los márgenes efectivos de decisión: quién controla los recursos, quién organiza los servicios y quién gestiona al personal.
Desde esta óptica, el federalismo no es sólo un reparto formal de competencias, sino una práctica política cotidiana. Dos arreglos pueden declararse descentralizados y ofrecer, en la práctica, niveles muy distintos de autonomía real según sus reglas financieras, mecanismos de supervisión y capacidades institucionales. También según sus incentivos políticos.
¿Qué cambió con la recentralización?
A pesar del rediseño institucional, la población objetivo no cambió: IMSS-Bienestar atiende a la misma población sin seguridad social que cubría el Seguro Popular. Lo que cambió fue quién decide cómo organizar, financiar y prestar los servicios.
En el financiamiento, el Seguro Popular combinaba aportaciones federales (≈ 70 %), estatales (≈ 30 %) y una fracción mínima de cuotas. Ese esquema daba a los estados cierto margen de gestión y visibilidad política sobre el gasto. La recentralización concentró los recursos federales y estatales en la Federación, con el objetivo explícito de homogeneizar criterios y fortalecer la equidad.
En la organización de los servicios, la Federación asumió la propiedad y operación de la infraestructura en las entidades adheridas. Esto permite estandarizar procesos y recuperar capacidades en contextos con debilidades administrativas. Al mismo tiempo, reduce el margen estatal para adaptar redes a realidades locales.
En recursos humanos, la reforma incorporó la regularización laboral y mejoras contractuales, reflejadas en el aumento de plazas de especialidad de 1 800 en 2018 a 5 516 en 2025. Esto responde a demandas históricas y fortalece la capacidad operativa nacional. Sin embargo, al concentrarse en el ámbito federal las decisiones sobre contratación y asignación, los estados deben canalizar sus solicitudes a través de instancias centrales, lo que redefine su papel en la gestión cotidiana del personal.
En sistemas federales, quién financia y quién opera no es sólo un asunto técnico: también determina quién capitaliza los resultados y quién asume los costos de las fallas. Así, el rediseño también modificó los incentivos políticos. Bajo un esquema descentralizado, los gobiernos estatales podían atribuirse avances en infraestructura o cobertura; bajo la recentralización, la visibilidad del desempeño se desplaza hacia el nivel federal.
La adhesión al nuevo modelo tampoco fue puramente administrativa. Para algunos gobiernos estatales implicó aliviar presiones y transferir responsabilidades operativas; para otros, significó ceder capacidad de decisión. La coexistencia de entidades adheridas y no adheridas muestra que el federalismo sanitario es también un terreno de negociación política, atravesado por estrategias fiscales, alineamientos partidistas y cálculos de responsabilidad pública.
Lecciones para el federalismo sanitario
La experiencia mexicana confirma que el debate no puede plantearse en términos binarios. Cada arreglo redistribuye capacidades, riesgos y responsabilidades entre la Federación y los estados, generando compensaciones entre coordinación nacional, autonomía territorial y rendición de cuentas (Cuadro 1).
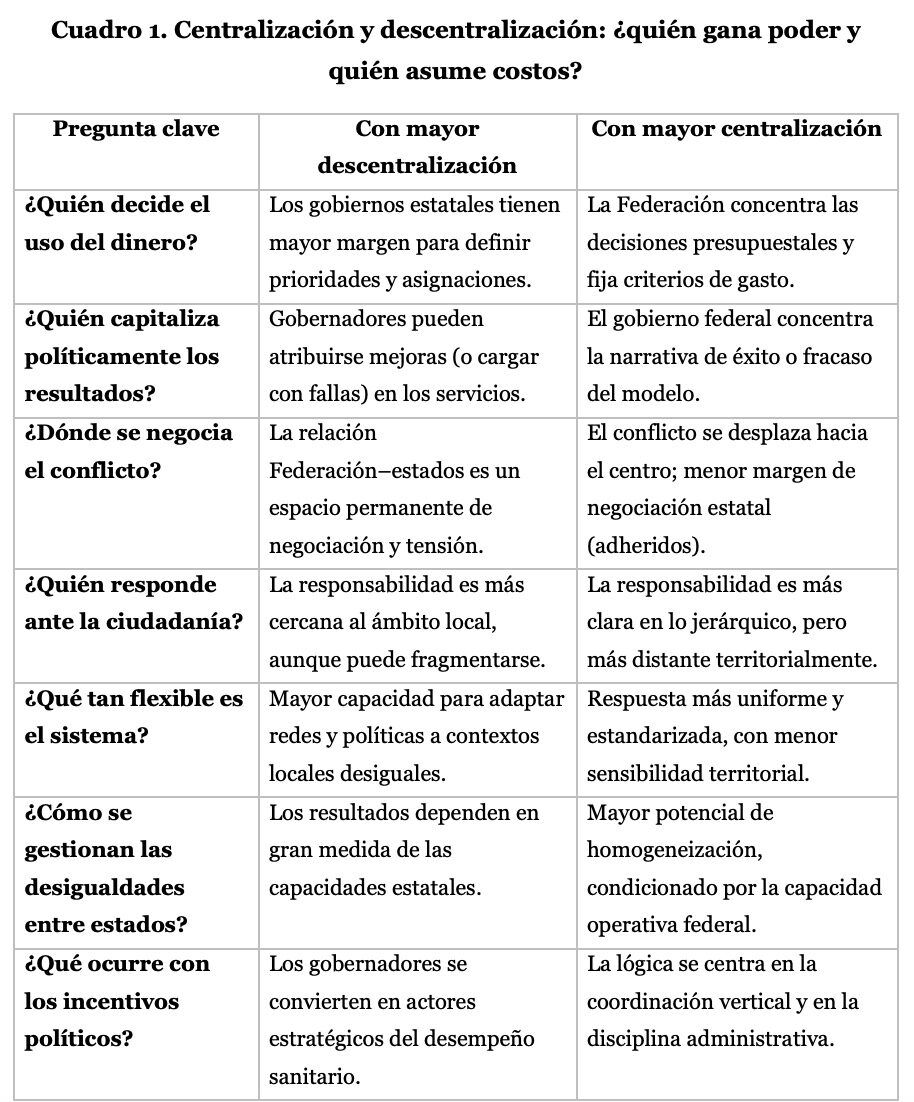
Más que un problema de centralización-descentralización, el dilema radica en cómo se alinean autoridad, recursos y capacidad operativa. Cuando ésta es débil, la centralización puede traducirse en rigidez administrativa y la descentralización en fragmentación.
Si bien el nuevo modelo abre oportunidades, como economías de escala, mayor estandarización y la posibilidad de reducir inequidades, para materializarlas requiere no sólo fortalecer las capacidades federales, sino construir mecanismos claros de corresponsabilidad con los estados, con incentivos alineados, información transparente y espacios formales de coordinación. Sin estos elementos, el arreglo corre el riesgo de reproducir tensiones.
Más allá del sector salud
Estas dinámicas trascienden la política sanitaria. El caso mexicano refleja dilemas centrales del federalismo contemporáneo: cómo ejercer la rectoría nacional sin vaciar de contenido a los gobiernos subnacionales y cómo preservar la autonomía territorial sin erosionar la equidad.
La salud ofrece una ventana privilegiada para observar estos equilibrios porque combina alta sensibilidad social, presión presupuestal y visibilidad política. Las reformas recientes muestran que la gobernanza multinivel no es un diseño estático, sino un proceso continuo de negociación entre niveles de gobierno, donde técnica e incentivos políticos se entrelazan. Más que cerrar el debate, la experiencia mexicana recuerda que el federalismo es, ante todo, una forma de administrar poder en contextos de desigualdad territorial persistente.
Beatriz Martínez
Investigadora en sistemas y políticas de salud. Doctora en Sistemas de Salud por el Instituto Nacional de Salud Pública